本日は、鼠径ヘルニアの診断方法について詳しくご説明いたします。
鼠径ヘルニアは、多くの方が経験する可能性のある疾患です。
診断には様々な方法を組み合わせて総合的に判断を行いますが、
その過程で患者さんにご協力いただく部分も多くありますので、どのような検査が行われるのか、
あらかじめ理解していただくことが重要です。
鼠径ヘルニアとは
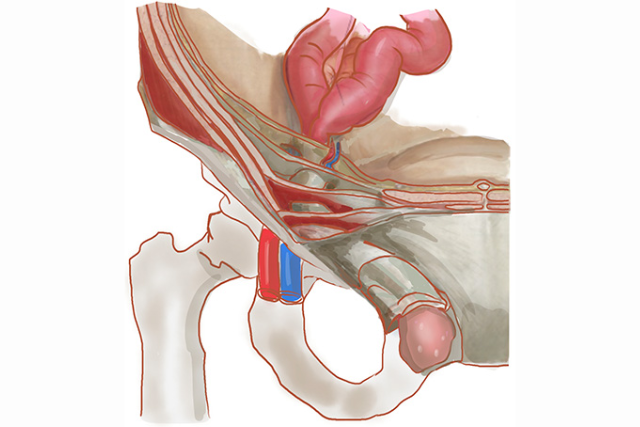
鼠径ヘルニアとは、腹腔内の臓器(主に腸管や大網)が腹壁の弱い部分から飛び出してしまう疾患です。
足に力を入れたときやお腹に力が入る動作で膨らみが出現し、横になると自然に戻るという特徴があります。
この症状は、立ったときや歩いているとき、重い物を持ち上げるときなどに特に気付きやすくなります。
放置すると症状が徐々に悪化し、日常生活に支障をきたすようになることがあります。
また、嵌頓(かんとん)という重篤な状態を引き起こす可能性もあるため、早期発見・早期治療が重要です。
そのためにも、正確な診断を行うことが必要となります。
鼠径ヘルニアの診断方法
問診での確認事項
診断の第一歩は、詳細な問診から始まります。
まず、いつ頃から症状に気付いたのか、どのような状況で症状が出現するのかについて、できるだけ具体的にお聞きします。
例えば、「立っているときに足元の方が膨らむ感じがする」「重い物を持ち上げたときに違和感がある」といった症状は、鼠径ヘルニアを疑う重要な手がかりとなります。
また、普段の生活習慣や仕事の内容についてもお聞きします。
デスクワークが中心なのか、立ち仕事が多いのか、重い物を扱う機会が多いのかといった情報は、症状の原因を理解し、今後の治療方針を決める上で重要な情報となります。
さらに、これまでの病歴や手術歴、ご家族の病歴についても確認させていただきます。
特に、過去に腹部の手術を受けたことがある場合や、ご家族に鼠径ヘルニアの方がいらっしゃる場合は、発症リスクが高くなる可能性があります。
視診・触診による診察
問診の後、実際に患部を診察させていただきます。
診察は通常、立った状態と横になった状態の両方で行います。
これは、鼠径ヘルニアの特徴である「立位で膨らみが出現し、臥位で消失する」という変化を確認するためです。
立位での診察では、まず自然な状態での膨らみの有無を確認し、その後、咳をしていただいたり、軽く力んでいただいたりして、症状が顕著になる状況を再現します。
この際、膨らみの位置や大きさ、左右差などを注意深く観察します。
触診では、膨らみの性状や還納性(へルニアの内容物が腹腔内に戻るかどうか)を確認します。
通常、早期の鼠径ヘルニアであれば、指で優しく押すことで膨らみを戻すことができます。
また、ヘルニア門(腹壁の弱くなった部分)の位置や大きさについても評価を行います。
画像診断の必要性と種類
多くの場合、問診と視診・触診で鼠径ヘルニアの診断を確定することができます。
しかし、症状が典型的でない場合や、他の疾患との鑑別が必要な場合には、画像検査を追加することがあります。
最も一般的な画像検査は超音波検査です。
超音波検査は痛みを伴わず、放射線被曝もない安全な検査方法です。
リアルタイムで患部を観察できるため、立位での状態変化も確認することができます。
また、ヘルニアの内容物が腸管なのか、脂肪組織なのかといった情報も得ることができます。
より詳細な評価が必要な場合には、CT検査やMRI検査を行うことがあります。
これらの検査は、ヘルニアの詳細な解剖学的位置や大きさ、内容物の性状を正確に把握するのに役立ちます。
特に手術を検討する際には、手術方法の選択や手術計画の立案に重要な情報を提供してくれます。
鑑別を要する疾患について
鼠径部の膨らみや違和感は、鼠径ヘルニア以外の疾患でも起こることがあります。
正確な治療を行うためには、これらの疾患との鑑別が重要です。
例えば、大伏在静脈瘤、リンパ節腫大、精索水腫などが代表的な鑑別疾患となります。
これらの疾患は、それぞれ特徴的な症状や所見があり、問診、視診・触診、必要に応じて画像検査を組み合わせることで、的確な診断が可能となります。
まとめ
鼠径ヘルニアの診断は、丁寧な問診から始まり、視診・触診による身体診察、必要に応じて画像検査を組み合わせて総合的に行います。早期発見・早期治療により、より安全で確実な治療が可能となりますので、気になる症状がある場合は、早めに受診することをお勧めします。
